Dolor en los dedos al escalar rocas: capsulitis articular
A Spanish Translation of the research article “Clinical Management of Finger Joint Capsulitis/Synovitis in a Rock Climber.” Article written by Dr. Jared Vagy DPT “The Climbing Doctor” and translated by Alita Contreras. Original article below:
Click here to read the full article in English
Resumen
Este estudio de caso presenta a un escalador de roca recreativo de 23 años, que escaló una media de 3–4 veces por semana y presentó capsulitis/sinovitis en la articulación de uno de sus dedos. La lesión apareció después de aumentar la intensidad de su escalada y entrenamiento de moderado a alto durante 6 meses. Durante el examen, el diagnóstico se realizó con pruebas ortopédicas clínicas. Los análisis de movimiento adicionales revelaron una mecánica de agarre inadecuada que contribuyó a la carga asimétrica de los dedos. Se desarrolló un programa de rehabilitación integral basado en el concepto de un marco progresivo que incluía la descarga de los tejidos afectados, el aumento de la movilidad, la mejora del rendimiento muscular y la corrección de los movimientos de escalada subóptimos. Después de 6 semanas, el dolor del escalador 24 h después de la escalada, que se midió con una escala visual analógica de dolor (EVA), disminuyó de 5.5/10 a 1.5/10 y durante el seguimiento de 12 meses el valor bajó a 0/10. La escala funcional específica para el paciente mejoró del 0% en la evaluación inicial al 43% después de 6 semanas y al 98% después de 12 meses. Sus discapacidades deportivas específicas del brazo, el hombro y la mano (DEBHM) mejoraron del 69% durante su evaluación inicial al 34% luego de 6 semanas para concluir con 6% cuando fue dado de alta a los 12 meses y también logró llegar a su grado anterior de bloque V8. Éste es el primer estudio de caso de este tipo que proporciona un marco de rehabilitación para el tratamiento de la capsulitis/sinovitis articular de los dedos en un escalador de roca.
Palabras clave: fisioterapia, dolor en los dedos, capsulitis articular, sinovitis articular, escalada.
Introducción
La escalada es un deporte que impone considerables exigencias físicas a las manos y a los dedos, lo cual desempeña un papel crucial en el momento de agarrarse y de sostenerse de los diferentes tipos de agarres durante la práctica del deporte. Como resultado, los dedos son particularmente susceptibles a las lesiones debido a que los sometemos a un estrés y tensión repetitivas. Tres de las lesiones más comunes en los dedos de los escaladores son las lesiones en el sistema de poleas flexoras de los dedos, la tenosinovitis del tendón flexor y la capsulitis/sinovitis (1). Varios estudios han investigado la prevalencia y la naturaleza de las lesiones en los dedos de los escaladores y escaladoras con tasas de incidencia que van del 30% al 40% (2–4). Un estudio realizado por Schweizer et al. encontró que las lesiones en los dedos representaron más del 38% de todas las lesiones agudas y por sobre entrenamiento en la escalada (2). Otro estudio realizado por Schöffl et al. encontró que más del 30% de las lesiones reportadas causadas por la escalada ocurrieron en los dedos (3). De manera similar, un estudio realizado por Grønhaug encontró que más del 40% de los escaladores y escaladoras informaron haber experimentado lesiones en los dedos (4). Una revisión crítica de la incidencia y los factores de riesgo de lesiones en los dedos en la escalada identificó además que los dedos son el sitio de lesión más común (5).
La capsulitis/sinovitis representa aproximadamente el 6%–10% de todas las lesiones de escalada y es la segunda lesión más común en los dedos (3). A pesar de algunos estudios que han examinado la epidemiología de las lesiones de manos y dedos en escaladores y escaladoras, aún falta investigación con respecto al manejo de estas lesiones, en particular la capsulitis y la sinovitis. Dado que la capsulitis y la sinovitis son lesiones tan comunes en la escalada, es importante comprender qué implica la afección para desarrollar estrategias de manejo efectivas.
La capsulitis se describe como una afección inflamatoria en una cápsula articular. Los estudios histológicos han demostrado fibrosis crónica de la cápsula, siendo las células predominantes fibroblastos y miofibroblastos (6). La sinovitis describe los cambios histológicos inflamatorios que ocurren dentro de una articulación afectada. Esto incluye hiperplasia del revestimiento sinovial, infiltración de macrófagos y linfocitos, neoangiogénesis y fibrosis (7). En los escaladores y escaladoras, la capsulitis/sinovitis afecta principalmente a las articulaciones interfalángicas proximal (IFP) y distal (IFD) de los dedos. La capsulitis/sinovitis en la articulación IFP ocurre con mayor frecuencia a partir de una alta presión ejercida dentro de dicha articulación de los dedos durante la posición de semi arqueo o arqueo completo (Figuras 1A,B) (8). El arqueo completo en la escalada se utiliza cuando estamos en contacto con regletas muy pequeñas. El semi arqueo implica la flexión de la articulación metacarpofalángica (MCF) y de la articulación IFP sin que haya hiperextensión de la articulación IFD (9). Un arqueo completo implica la flexión de la MCF y de la articulación IFP y la hiperextensión de la articulación IFD (9). Además de la compresión en la articulación IFP durante el semi arqueo, también puede ocurrir capsulitis/sinovitis en las articulaciones IFD durante el arqueo completo como un resultado secundario a altas fuerzas durante la hiperextensión de IFD (Figura 1B). En ambos casos, la tensión en la articulación del dedo se localiza en un solo lugar en lugar de extenderse por toda la superficie de la articulación. La aparición de capsulitis/sinovitis en los dedos de los escaladores y escaladoras puede ser crónica y desarrollarse con el tiempo a partir de microtraumas repetitivos, como escalar con un alto volumen o intensidad o por el uso frecuente del agarre en arqueo completo. También puede ocurrir de forma secundaria a un traumatismo agudo, como torcer los dedos en una grieta, por perder los pies al hacer un movimiento o por golpear el nudillo contra la roca o contra un agarre. De cualquier manera, el escalador o escaladora a menudo presenta edema, rigidez y un dolor sordo en la articulación dorsal y/o lateral. Los síntomas generalmente disminuyen con el calentamiento y la actividad de rango medio (como cuando se aprieta una pelota o al hacer finger curls en una vasija llena de arroz), similar a los informes clínicos de la osteoartritis (10). Sin embargo, aunque la capsulitis/sinovitis suele estar presente durante la osteoartritis, también puede ocurrir de forma aislada y suele anteceder a la osteoartritis crónica en los escaladores y escaladoras (8). Este artículo tiene como objetivo presentar un estudio de caso de un escalador recreativo con capsulitis/sinovitis articular en los dedos y proporcionar un programa de rehabilitación integral basado en un marco progresivo que resultó en una recuperación completa y podría servir como base para futuras investigaciones y manejo de lesiones similares en escaladores y escaladoras.
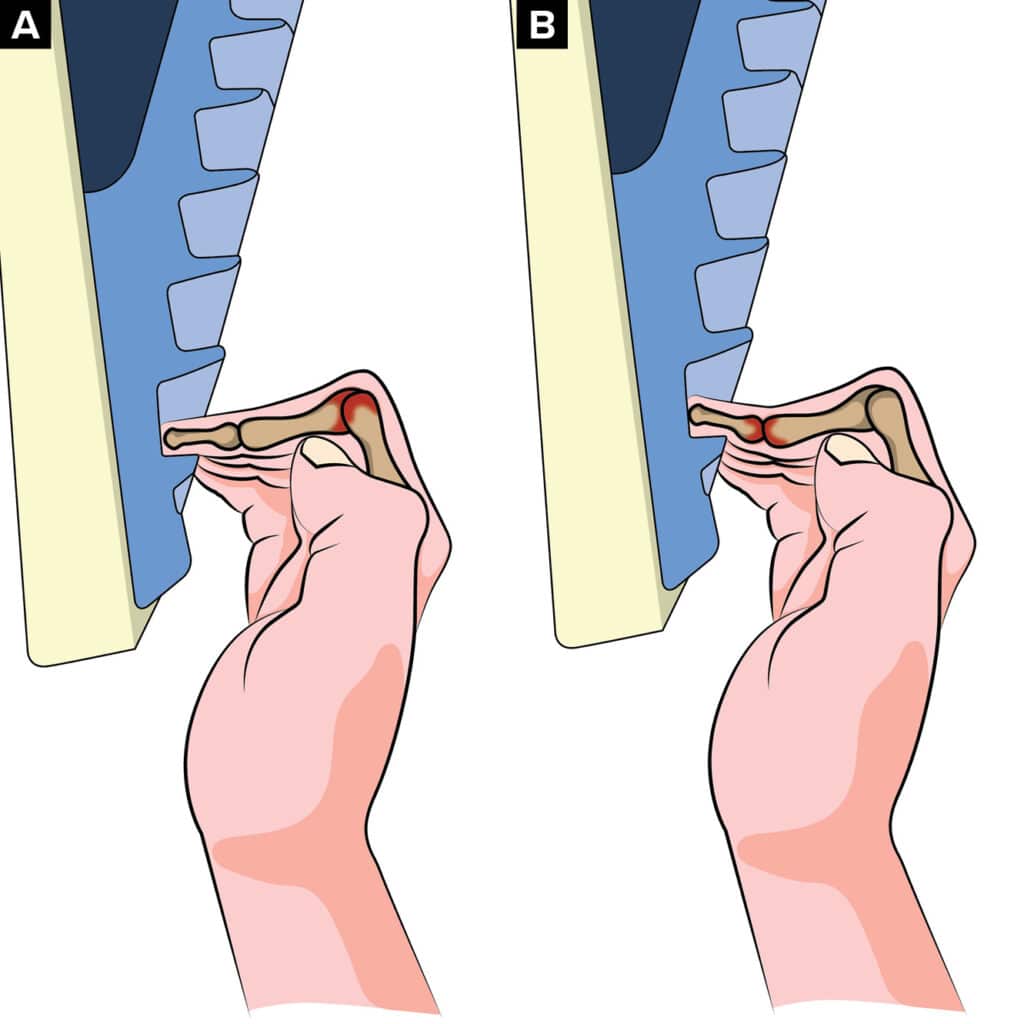
Figura 1
(A,B) De izquierda a derecha. Semi arqueo y arqueo completo. El color rojo indica las principales regiones de tensión en cada tipo de agarre.
Métodos
Escalador de sexo masculino de 23 años, que escaló una media de 3–4 veces por semana combinando escalada en muro entre semana con escalada al aire libre los fines de semana. Fue evaluado por dolor en el cuarto dedo izquierdo en la región IFP, tenía 6,5 años de experiencia en bloque con un grado máximo V8 previo a la lesión. Informó que durante los primeros 4–5 años de escalada, escalaba 3 días a la semana a una intensidad moderada y complementaba su escalada con ejercicios de core, dominadas con peso, ejercicios de fuerza de hombros y entrenamiento ligero en una tabla de entrenamiento/fingerboard (suspendido de sus dedos con su peso corporal en regletas de diferentes profundidades). Con respecto al historial de dolor en el dedo, el escalador informó que durante ese tiempo sentía dolor de vez en cuando. Luego comenzó a aumentar gradualmente la intensidad de su escalada de moderada a alta. Dejó de realizar ejercicios de entrenamiento complementarios, pero continuó practicando en la fingerboard una combinación de suspensiones de intensidad moderada a máxima (7 segundos de suspensión seguidos de 1–3 minutos de descanso) y suspensiones intermitentes (7–10 s de cuelgue seguidos de 3–5 s de descanso). En los 6 meses, sus sesiones en la fingerboard empezaron a volverse menos estructuradas e informó una mayor intensidad en su escalada, lo que condujo a una lesión. Aunque sentía molestias graduales en el dedo, no lo notó completamente sino hasta una sesión en la fingerboard en la que se suspendió con su peso corporal en una regleta pequeña durante 7 segundos. El dolor hizo que tuviese que interrumpir la sesión, intentó escalar al día siguiente, pero todavía sentía molestias en el dedo. Intentó cuidarse durante varias semanas disminuyendo la intensidad de su escalada y estirando y flexionando el dedo para aliviar el dolor, pero los síntomas empeoraron por lo que programó una cita de fisioterapia para evaluar la lesión. Durante la evaluación, 2 meses después del inicio de la lesión, informó dolor moderado en los dedos con una gravedad de 5,5 sobre 10 en la escala analógica visual (EAV) 24 h después de la escalada, considerando 0 “ausencia de dolor” y 10 “el dolor más grave posible”. También informó un historial crónico de dolor lumbar en su lateralidad derecha con intensidad creciente 8 semanas antes de la evaluación. Como resultado del dolor, estaba limitado a escalar solo hasta al grado V5. Negó la existencia de dolor o entumecimiento irradiado hacia la mano o hacia los dedos.
El examen clínico incluyó el rango de movimiento de la articulación del dedo al presionarlo desde arriba, la compresión/distracción de la articulación, comparaciones de la temperatura del tejido (termómetro infrarrojo AstroAI) por encima y por debajo de la articulación IFP (Figura 2) y la observación del movimiento del escalador al suspenderse con las yemas de los dedos de una fingerboard (Figura 3). Las imágenes no estaban aún disponibles en la evaluación, por lo que se utilizaron los test objetivos y las medidas resultantes para establecer un diagnóstico clínico. Con base a los informes subjetivos y a los datos objetivos recopilados, el escalador recibió un programa de ejercicios para realizar en el hogar basado en un marco de rehabilitación para descargar los tejidos afectados, mejorar la movilidad, aumentar el rendimiento muscular y volver a entrenar el movimiento de la escalada (11). Las intervenciones consistieron en técnicas de descarga durante las primeras 2 semanas que consistían en aplicar hielo en el dedo durante 5 minutos (ya sea con cubos de hielo o con un paquete de gel compresivo frío) una vez al día, envolviendo el dedo en un vendaje de compresión auto adherente y realizando un rango de movimiento activo de tres series de 45 segundos diariamente (Figuras 4A-C). Además, durante 6 semanas, al escalador se le prescribieron ejercicios de movilidad diaria de tres series de 45 segundos cada una, incluyendo movilizaciones articulares oscilatorias de la IFP (utilizando una trampa para los dedos para separar las superficies articulares y bloqueando la falange media con el pulgar), movilización de los tejidos blandos de los dedos asistida por instrumentos con presión moderada y se le pidió hacer movilizaciones desde los dedos rectos activos hasta la posición de puño para medir el rango de movimiento(Figuras 4D–F). El escalador también recibió ejercicios de fuerza para realizar tres veces por semana, incluidos movimientos con una banda elástica y ejercicios de los músculos interóseos palmares (Figuras 4G–I). Después de 6 semanas se le pidió al escalador que redujese la frecuencia de los ejercicios de movilidad y fuerza de una vez al día a tres veces por semana. El escalador recibió instrucciones de abstenerse de escalar y entrenar durante un periodo de 2 semanas. Después de este tiempo, se le aconsejó que reanudara gradualmente su horario regular de escalada y entrenamiento de 3–4 sesiones por semana ajustando la intensidad y el volumen de sus sesiones. Seis semanas después del inicio del programa, el escalador recibió permiso para escalar sin restricciones, pero se le aconsejó que autorregulara el volumen y la intensidad de su escalada en función de su nivel de comodidad. El escalador prefirió una estructura de tratamiento que consistiera en una sesión inicial seguida de un programa de ejercicios en el hogar para permitir el autocontrol, en lugar de sesiones repetidas.
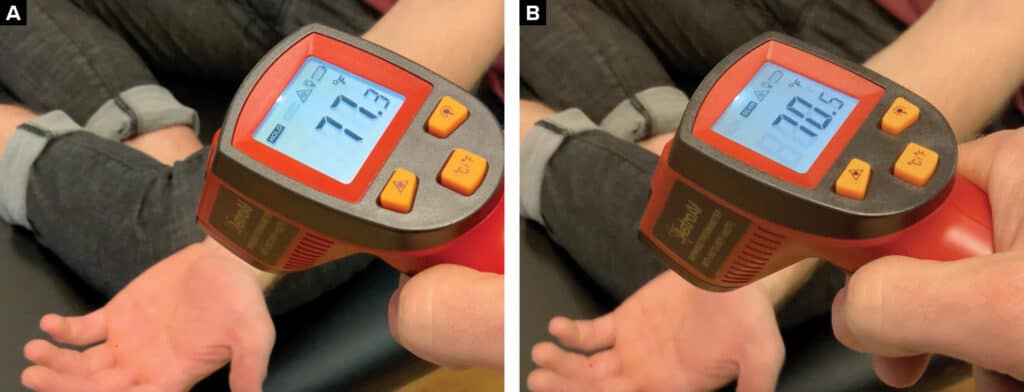
Figura 2
(A) Temperatura del tejido tomada en la articulación MCF. (B) Temperatura del tejido tomada de forma distal a la articulación IFP.
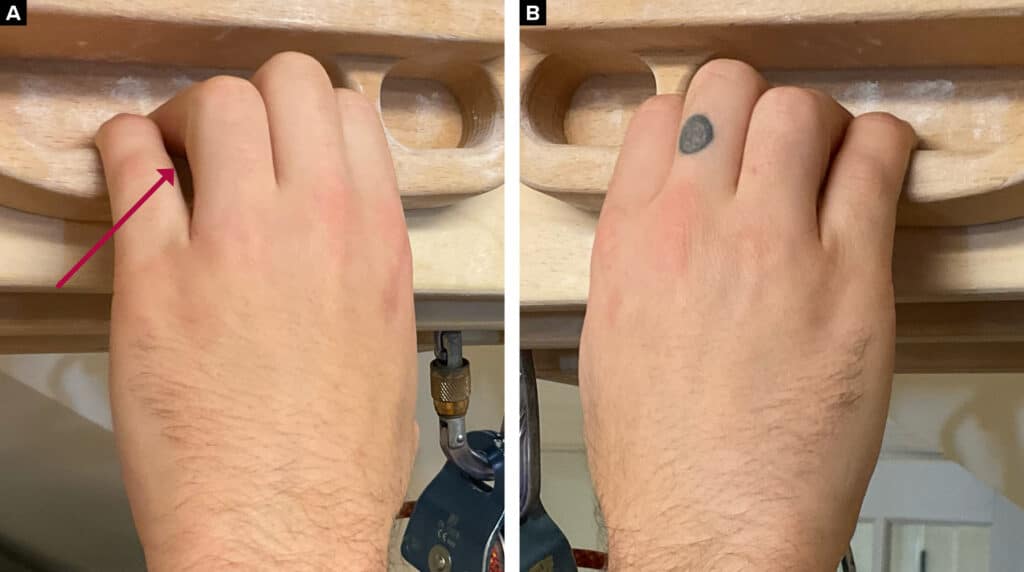
Figura 3
(A) Mano izquierda suspendida de una fingerboard con abducción del quinto dedo, flexión MCF y extensión IFP. (B) Mano derecha suspendida en una fingerboard para comparar.
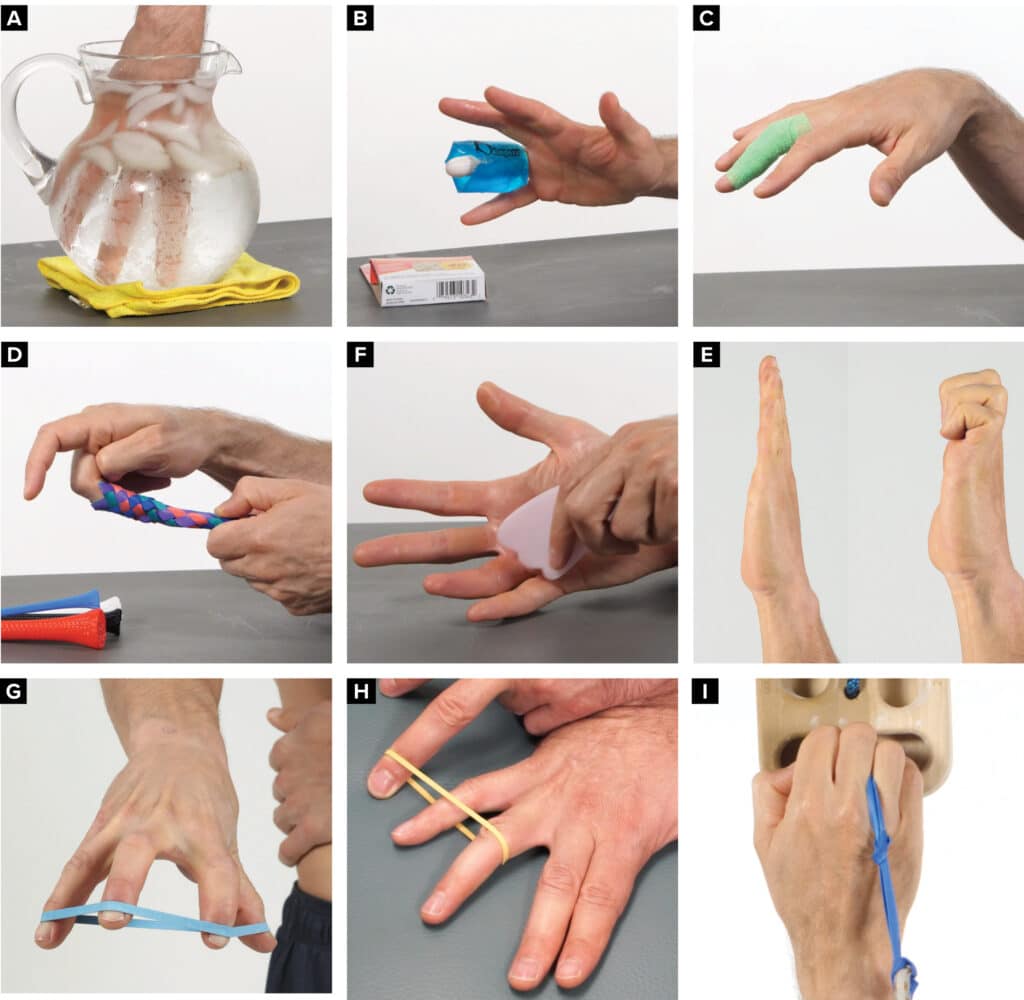
Figura 4
(A) dedos en agua con hielo, (B) aplicación de hielo con los dedos envueltos, (C) Rango de movimiento en envoltura del vendaje de compresión auto adherente, (D) Oscilaciones en trampa de dedos, (E) Movilización de tejidos blandos asistida por instrumentos, (F) Rango de movimiento activo desde los dedos estirados hasta la posición de puño, (G) Movimientos con banda de resistencia, (H) Ejercicios de resistencia interósea palmar en cadena abierta, (I) Ejercicios de resistencia interósea palmar de agarre en cadena cerrada.
Los ejercicios se revisaron durante la evaluación inicial a través de comentarios manuales y verbales, y se confirmó la ejecución correcta del ejercicio. Se proporcionaron vídeos detallados y descripciones escritas de los ejercicios al escalador. Durante las primeras 6 semanas del programa el escalador demostró una alta adherencia con un cumplimiento casi total. Esto fue evaluado a través de un cuestionario de informe subjetivo que rastreó el número de sesiones de auto terapia que fueron completadas. Sin embargo, a medida que los síntomas comenzaron a mejorar, el escalador informó una adherencia moderada desde la semana 6 hasta el mes 12, sin que se realizara un monitoreo formal durante este período.
La escala visual analógica (EVA): las discapacidades específicas del brazo, hombro y la mano con respecto al deporte (DEBHM); y la escala funcional específica del paciente (EFE) se utilizaron para monitorear el progreso durante la evaluación inicial, el seguimiento de 6 semanas y la dada de alta a los 12 meses. La EVA se administró de forma prospectiva, las DEBHM específicas del deporte y la EFE se administraron de forma retrospectiva. La EVA, que va de 0 a 10, se utilizó para medir los niveles de dolor del paciente 24 h después de la escalada, proporcionando una medida subjetiva validada para el dolor.Con respecto a las DEBHM, cuatro preguntas relacionadas con los efectos de la lesión, fueron utilizadas para determinar el impacto que ésta tenía en la participación deportiva. Las puntuaciones de cada pregunta se promediaron para calcular el porcentaje de discapacidad. La EFE se utilizó para identificar tres limitaciones de actividad autoseleccionadas, incluida la capacidad del escalador para crimpear al realizar bloques, proyectar bloques al 80% de su intensidad máxima y completar una sesión de entrenamiento completa sin modificaciones. Cada limitación se puntuó de 1 a 5 en función de la capacidad de rendimiento del paciente, y las puntuaciones se promediaron para calcular un porcentaje de la capacidad.
Resultados
El escalador presentó informes de dolor en el dedo anular izquierdo (mayor en la parte dorsal que en la volar) en la región de la articulación IFP. Presentó una EVA de 5,5/10, un DEBHM específico para deportes del 69% y una puntuación EFE del 0%, 24 h después de la escalada. Durante las pruebas clínicas, el escalador presentó hinchazón leve de la cuarta articulación IFP izquierda. La sobrepresión articular en flexión y extensión reprodujo 4/10 síntomas y la distracción articular disminuyó los síntomas a 0/10 en posiciones de rango final. El escalador presentó una disminución de 6.8 ° F en la temperatura distal a la articulación IFP afectada (Figura 2) en el cuarto dígito izquierdo y solo un cambio de 3° en la mano derecha. Se utilizó una prueba de Bunnell-Littler negativa para descartar la implicación de la rigidez muscular intrínseca que limita el rango de movimiento de la articulación. Además, durante el análisis del movimiento, se descubrió que cuando el escalador se suspendía en una fingerboard, demostraba una posición asimétrica de los dedos de su mano izquierda. La falla primaria fue la flexión excesiva de la falange metacarpiana del quinto dígito izquierdo y la extensión de IFP (Figura 3). El escalador realizó su programa de ejercicios en casa de forma independiente según lo prescrito durante 6 semanas. A las 6 semanas de seguimiento, el escalador presentó una EVA de 1,5/10, DEBHM específico para deportes del 34% y una puntuación de EFE del 43%, 24 h después de la escalada. Había vuelto a entrenar y escalar sin dolor en su grado anterior de V8 con cautela pero sin restricciones. A los 12 meses de alta, sus síntomas habían disminuido a 0/10 24 h después de la escalada, su DEBHM específico para el deporte se redujo al 6%, su EFE mejoró al 98% y su habilidad al escalar mejoró de V5 con dolor a V8 sin dolor (Tabla 1).
Tabla 1
Cuestionario de informe subjetivo.
| Cuestionario | Inicio de la lesión | 6 semanas | 1 año |
|---|---|---|---|
| EVA | 5.5/10 | 1.5/10 | 0/10 |
| DEBHM | 69% | 34% | 6% |
| EFE | 0% | 43% | 98% |
| Grado al escalar | V5 | V8 | V8 |
EVA, escala visual analógica (de 0 a 10 informada 24 h después de la escalada); DEBHM, discapacidades del brazo, el hombro y la mano; EFE, escala funcional específica del paciente.
DEBHM específico al deporte: el módulo DEBHM para evaluar el impacto de una lesión en la participación deportiva comprende cuatro preguntas relacionadas con los efectos de la lesión, y las puntuaciones de cada pregunta se promedian para determinar el porcentaje de discapacidad. EFE: se identificaron tres limitaciones de actividad autoseleccionadas para el escalador, que incluían utilizar el agarre de arqueo completo al escalar bloques, proyectar bloques al 80% de la intensidad máxima y completar una sesión de entrenamiento completa sin modificaciones. Estas limitaciones se puntuaron en una escala del 1 al 5, en función de la capacidad de rendimiento del paciente, y las puntuaciones se promediaron para calcular un porcentaje de la capacidad.
Discusión
Se desarrolló un programa de rehabilitación integral basado en los conceptos de un marco progresivo que incluía la descarga de los tejidos afectados, el aumento de la movilidad, la mejora del rendimiento muscular y el abordaje del movimiento y el entrenamiento de escalada (Figura 5) (9, 11).
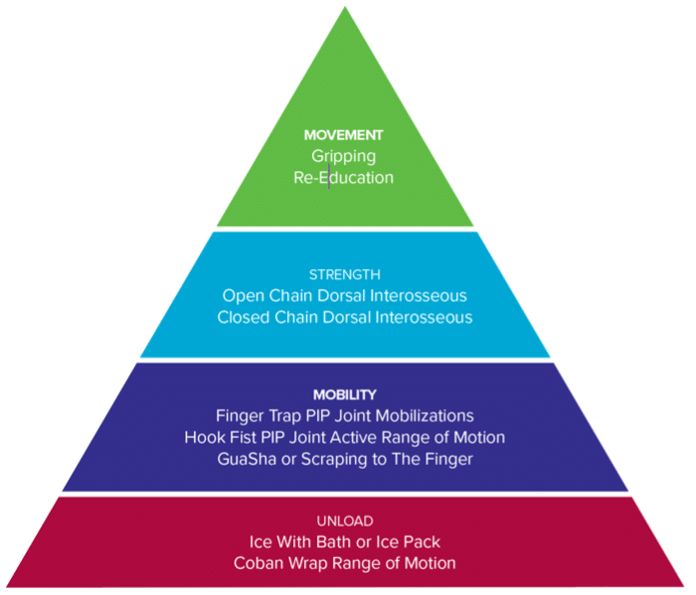
Figura 5
Organización de la rehabilitación en una estructura.
Las técnicas de descarga incluyeron dos métodos (hielo y compresión activa) para reducir la inflamación y mejorar la movilidad en el dedo afectado. Se ha demostrado que la compresión en frío es eficaz para disminuir el dolor y mejorar la movilidad en pacientes con afecciones inflamatorias como la artritis (12). Además, se le dijo al escalador que envolviera el dedo con una venda de compresión autoadherente (menos agresiva) o una banda de hilo dental (más agresiva) y que realizara movimientos con los dedos. Se ha demostrado que la envoltura con banda de hilo dental de las articulaciones periféricas puede aumentar el rango de movimiento de las articulaciones, controlar el dolor y reducir la tensión muscular (13). Este método de compresión activa se eligió sobre el uso de guantes de compresión ya que la investigación sobre la efectividad de la compresión prolongada pasiva con guantes en casos de artritis reumatoide y osteoartritis de la mano sigue sin ser concluyente (14).
La razón detrás de las técnicas de movilidad fue restaurar la movilidad sin dolor y reducir la tensión del tejido de la cápsula articular en posiciones de rango final. Se utilizaron trampas para los dedos durante las oscilaciones para permitir que el escalador obtuviera un mejor agarre para movilizar el dedo afectado. El escalador recibió instrucciones de colocar el dedo en la posición de reposo y realizar tres series de 45 s (15). Además, se le indicó al escalador que realizara una movilización suave de los tejidos blandos de sus dedos asistida por instrumentos, ya que se ha demostrado que esta técnica es efectiva para mejorar el dolor y la función informada por el paciente (16). Después de que el escalador mejoró su movilidad articular con las oscilaciones de la trampa de dedos y mejoró la movilidad del tejido adyacente con la movilización de tejidos blandos asistida por instrumentos, se le pidió que realizara un rango de movimiento activo de la articulación IFP que fuese desde su mano extendida hasta la posición de puño para que pusiera en práctica el rango de movimiento que acababa de ganar.
Se ha demostrado en investigaciones que existe un déficit en la relación de la resistencia de los extensores de los dedos con respecto a los flexores de los dedos en los escaladores y escaladoras en comparación con los no escaladores (17). Se propone que los escaladores y escaladoras pueden beneficiarse del entrenamiento de los extensores de los dedos para equilibrar la fuerza de los músculos que mueven los dedos. Además, los tendones extensores de los dedos (índices extensores del extensor digitorum communis y extensor digiti minimi) desempeñan un papel en el microajuste de la posición de los dedos durante el agarre. En particular, el extensor digiti minimi puede extender el quinto dígito en la articulación MCF mientras se está agarrando para ayudar al escalador a reducir la flexión MCF excesiva de su quinto dígito, la cual fue observada durante las suspensiones en la fingerboard. El escalador también presentó una disminución de la temperatura en el dedo afectado distal a la articulación IFP en comparación con el otro lado, lo que probablemente fue el resultado de la disminución de la circulación distal a la lesión IFP. Si bien no existen valores normativos estandarizados para una diferencia de temperatura tisular aceptable que refleje una disminución de la circulación, el hecho de que los termómetros infrarrojos disponibles comercialmente hayan sido validados para medir la temperatura de la superficie de la piel asociada con infecciones profundas y circundantes de la herida aún hace que la información sea útil en el contexto de la presentación del escalador (18). Por estas razones, se prescribieron movimientos activos rápidos de los dedos estando ubicados dentro de una banda elástica (en lugar de ejercicios isométricos) para fortalecer los tendones extensores de los dedos y mejorar su circulación antes de escalar pues este mecanismo crea una bomba muscular/tendinosa que promueve el aumento de la temperatura del tejido a través del sistema arterial y la recirculación del edema a través del sistema venoso.
En función del agarre del escalador en la fingerboard, se añadieron ejercicios adicionales para mejorar las posiciones cinéticas de las cadenas abiertas y cerradas de los dedos con énfasis en el posicionamiento del quinto dígito. Dado que el quinto dedo del escalador fue abducido, flexionado en la articulación MCF y extendido en la articulación IFP puede haber una mayor cantidad de estrés en el cuarto dedo secundario debido a la pérdida de soporte lateral del meñique. Se ha demostrado que mayores cargas durante el arqueo completo aumentan las fuerzas articulares y esto puede conducir potencialmente a capsulitis/sinovitis articular (8, 19). En base a esta hipótesis, se realizaron tanto ejercicios de cadena abierta para los músculos interóseos palmares (en particular, el 3er palmer interóseo) como ejercicios de cadena cinética cerrada durante el agarre. Se planteó la hipótesis de que los ejercicios de la cadena cinética abierta y cerrada de los dedos mejoran el rendimiento muscular (cadena cinética abierta) y la coordinación del movimiento (cadena cinética cerrada) durante el agarre para reducir la torsión articular y la carga de IFP.
El ejercicio de cadena cinética abierta se realizó haciendo que el escalador presionara su meñique y/o dedo anular dentro una banda de resistencia. El ejercicio de cadena cinética cerrada fue un ejercicio novedoso en el que el escalador colocó una banda elástica (conectada a una cuerda de 2 pies o un trozo de cuerda de escalada) entre el cuarto y el quinto dígito y apretó la banda con fuerza mientras se jalaba hacia abajo, intentando evitar que la banda se deslizara (Figura 6).
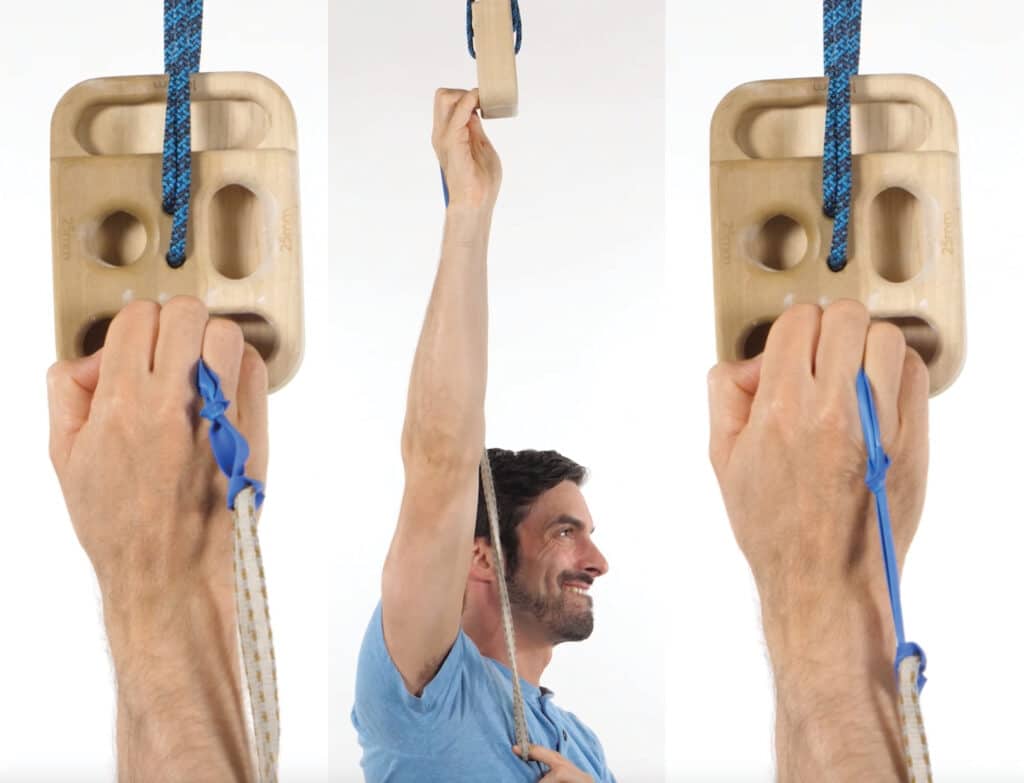
Figura 6
Ejercicio interóseo de cadena cinética cerrada demostrado entre el tercer y cuarto dígito. El escalador realizó este mismo ejercicio pero con la banda entre el cuarto y quinto dígito.
Dado que el escalador solo presentaba síntomas leves, se le recomendó que suspendiera la escalada y el entrenamiento durante 2 semanas, seguido de un retorno gradual a la intensidad total de escalada y entrenamiento mientras usaba el agarre de arqueo completo con moderación. Durante su regreso total se le animó a concentrarse en la modificación del movimiento del quinto dígito cuando realiza el arqueo completo. Además, dado que el escalador mostró signos de disminución de la temperatura en el dedo afectado, se le dio un calentamiento completo a realizar antes de escalar para mejorar la temperatura del tejido y para preparar los dedos para la carga.
Las limitaciones de este caso incluyen que el tamaño de la muestra se limita a un solo participante y la falta de imágenes para confirmar el diagnóstico de sinovitis/capsulitis. Además, hay poca investigación sobre el tiempo medio de recuperación y el cronograma para el regreso al deporte después de la sinovitis articular y la capsulitis en los escaladores y escaladoras. Por lo tanto, si bien el escalador en este estudio progresó constantemente y pudo regresar a su grado de escalada previo a la lesión, la efectividad del marco de rehabilitación descrito no se puede evaluar ni medir con precisión en este estudio único debido a la ausencia de datos comparables en la literatura existente. La administración retrospectiva de DEBHM específicas del deporte y la EFE en el seguimiento de 12 meses puede haber introducido un sesgo de recuerdo en este estudio. Sin embargo, el escalador mantuvo meticulosos registros de entrenamiento semanales y notas que se utilizaron durante el proceso de evaluación para minimizar el impacto del posible sesgo.
Conclusión
Los resultados de este estudio sugieren que el uso de un marco progresivo, que incluye descarga, movilidad, fuerza y entrenamiento de movimiento, es prometedor para rehabilitar la capsulitis/sinovitis articular de los dedos en etapa temprana en escaladores durante períodos a corto plazo (6 semanas) y largo plazo (1 año). Si bien este estudio no puede concluir definitivamente la efectividad del marco progresivo sin comparaciones con otros enfoques de tratamiento, los hallazgos son alentadores y justifican una mayor investigación en futuras investigaciones.
Declaración de disponibilidad de datos
Las contribuciones originales presentadas en el estudio se incluyen en el artículo/Material Complementario, se pueden dirigir más consultas al autor correspondiente.
Declaración de Ética
No se requirió revisión y aprobación ética para el estudio en participantes humanos de acuerdo con la legislación local y los requisitos institucionales. Los pacientes/participantes proporcionaron su consentimiento informado por escrito para participar en este estudio.
Contribuciones de autores
El autor confirma ser el único colaborador de este trabajo y lo ha aprobado para su publicación.
Conflicto de intereses
Los autores declaran que esta investigación se realizó en ausencia de relaciones comerciales o financieras que pudieran interpretarse como un posible conflicto de intereses.
Nota del editor
Todas las afirmaciones expresadas en este artículo son únicamente las del autor y no representan necesariamente las de sus organizaciones afiliadas, o las del editor, los editores y los revisores. Cualquier producto que pueda ser evaluado en este artículo, o reclamo que pueda ser realizado por su fabricante, no está garantizado o respaldado por el editor.
Material addicional
El material complementario de este artículo se puede encontrar en línea en: https://www.frontiersin.org/articles/10.3389/fspor.2023.1185653/full#supplementary-material.
Referencias bibliográficas
- Schöffl V, Popp D, Küpper T, Schöffl I. Injury trends in rock climbers: evaluation of a case series of 911 injuries between 2009 and 2012. Wilderness Environ Med. (2015) 26(1):62–7. 10.1016/j.wem.2014.08.013 [PubMed] [CrossRef] [Google Scholar]
- Schweizer A, Hudek R, Ruedi TP. Acute injuries and overuse syndromes in sport climbing and bouldering in Switzerland. Schweizerische Zeitschrift fur Sportmedizin und Sporttraumatologie. (2005) 53(4):130–6. [Google Scholar]
- Schoffl V, Schoffl I, Frank L, Kupper T, Simon M, Lutter C. Tendon injuries in the hands in rock climbers: epidemiology, anatomy, biomechanics and treatment an update. Muscles Ligaments Tendons J. (2020) 10(02):233. 10.32098/mltj.02.2020.08 [CrossRef] [Google Scholar]
- Grønhaug G. Self-reported chronic injuries in climbing: who gets injured when? BMJ Open Sport Exerc Med. (2018) 4(1). 10.1136/bmjsem-2018-000406 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
- Jones G, Johnson MI. A critical review of the incidence and risk factors for finger injuries in rock climbing. Curr Sports Med Rep. (2016) 15(6):400–9. 10.1249/jsr.0000000000000304 [PubMed] [CrossRef] [Google Scholar]
- Bunker TD, Reilly J, Baird KS. Expression of growth factors, cytokines, and matrix metalloproteinases in frozen shoulder. JBJS. (2000) 82-B:768–73. 10.1302/0301-620X.82B5.0820768 [PubMed] [CrossRef] [Google Scholar]
- Scanzello CR, Goldring SR. The role of synovitis in osteoarthritis pathogenesis. Bone. (2012) 51(2):249–57. 10.1016/j.bone.2012.02.012 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
- Schöffl V, Schöffl I, Lutter C, Hochholzer T, editors. Climbing medicine: a practical guide. Springer Nature; (2022). [Google Scholar]
- Vagy J. Climb injury-free. Los Angeles, CA: The Climbing Doctor; (2016). [Google Scholar]
- Chow YY, Chin KY. The role of inflammation in the pathogenesis of osteoarthritis. Mediat Inflamm. (2020) 2020. 10.1155/2020/8293921 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
- Vagy J. Case report: using telehealth to treat triceps tendinopathy in a rock climber. Front Sports Act Living. (2022) 4. 10.3389/fspor.2022.829480 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
- Uludağ E, Kaşikçi KM. The effect of local cold compression upon pain and movement restriction among patients with knee osteoarthritis. Austin J Nurs Health Care. (2019) 6(1):1048. 10.26420/austinjnurshealthcare.2019.1048 [CrossRef] [Google Scholar]
- Jianhong G, Soon CC, Seng TJ, Zaremohzzabieh Z, Samsudin S. The effect of tissue flossing technique on sports and injury prevention and rehabilitation: a systematic review of recent research. Int J Hum Mov Sports Sci. (2021). 10.13189/saj.2021.090611 [CrossRef] [Google Scholar]
- Hammond A, Jones V, Prior Y. The effects of compression gloves on hand symptoms and hand function in rheumatoid arthritis and hand osteoarthritis: a systematic review. Clin Rehabil. (2016) 30(3):213–24. 10.1177/0269215515578296 [PubMed] [CrossRef] [Google Scholar]
- Kaltenborn FM. Manual mobilization of the joints: vol I the extremities. Olaf Norlis Bokhandel; OPTP (Orthopedic Physical Therapy Products) (2011). [Google Scholar]
- Cheatham SW, Lee M, Cain M, Baker R. The efficacy of instrument assisted soft tissue mobilization: a systematic review. J Can Chiropr Assoc. (2016) 60(3):200. [PMC free article] [PubMed] [Google Scholar]
- Vigouroux L, Goislard de Monsabert B, Berton E. Estimation of hand and wrist muscle capacities in rock climbers. Eur J Appl Physiol. (2015) 115:947–57. 10.1007/s00421-014-3076-6 [PubMed] [CrossRef] [Google Scholar]
- Mufti A, Coutts P, Sibbald RG. Validation of commercially available infrared thermometers for measuring skin surface temperature associated with deep and surrounding wound infection. Adv Skin Wound Care. (2015) 28(1):11–6. 10.1097/01.asw.0000459039.81701.b2 [PubMed] [CrossRef] [Google Scholar]
- Schweizer A. Biomechanical properties of the crimp grip position in rock climbers. J Biomech. (2001) 34(2):217–23. 10.1016/S0021-9290(00)00184-6 [PubMed] [CrossRef] [Google Scholar]
Study Author
Jared Vagy is a doctor of physical therapy who specializes in treating climbing injuries. In addition to his doctoral degree, he has completed a one-year residency in orthopedics and a one-year fellowship in movement science, totaling nine years of concentrated study. He is the author of the Amazon #1 best-seller “Climb Injury-Free,” has published numerous articles on injury prevention and lectures internationally. Dr. Vagy is on the teaching faculty at the University of Southern California, one of the top doctor of physical therapy programs in the USA. He is a board-certified orthopedic clinical specialist. He is passionate about climbing and enjoys working with climbers of all ability levels, ranging from novice climbers to the top professional climbers in the world.
Study Translator
Alita Contreras:Alita was born in Venezuela to a Colombian father who taught his child to love the traditions and legends of Colombia. Time in Germany and Canada introduced her to the world of climbing coaching and she brought her own ideas of that craft to Colombia where she became a top competitor and then a top outdoor climber and now a coach. Alita is featured in the film Guerreras, about the climbing women of Colombia and you can find her on Instagram @alitaclimbing
- Disclaimer – The content here is designed for information & education purposes only and the content is not intended for medical advice.